Oorzaken van pathologie
Fibrillatie, ventriculaire flutter treden op als gevolg van de pathologie van de doorgang van de impuls door het myocardium. Deze ritmestoornissen zijn opeenvolgende stadia in de ontwikkeling van één proces. In ICD-10 (International Classification of Diseases 10 revisie) worden ze in één rubriek ingedeeld.
Disfunctie van de cardiale paden kan het gevolg zijn van:
- groot litteken (een gevolg van een hartinfarct);
- focale postinfarct cardiosclerose;
- ischemische hartziekte;
- acuut myocardinfarct;
- cardiomyopathie met ernstige hypertrofie van cardiomyocyten;
- dilatatie (uitrekken van de wanden) van de hartkamers;
- aritmogene cardiomyopathie;
- myocarditis (ontsteking van de hartspier);
- klep defecten;
- ernstige intoxicatie (inclusief alcoholische ondeugden).
Symptomen en tekenen van ventriculaire fibrillatie
VF is een levensbedreigende aandoening. Het ontwikkelt zich plotseling, het slachtoffer ontwikkelt snel een beeld van klinische dood. Als hij echter wordt voorafgegaan door ventriculaire flutter (samentrekking van spiervezels met een frequentie van meer dan 200 keer per minuut), kan de patiënt tijd hebben om te klagen over:
- pijn op de borst;
- een gevoel van een versnelde hartslag (2-3 keer per seconde of meer);
- duizeligheid, verlies van oriëntatie in de ruimte;
- misselijkheid, die kan veranderen in braken;
- toegenomen zweten;
- verstoord ritme en moeite met ademhalen;
- algemene zwakte.
Deze symptomen kunnen niet langer dan 15-20 seconden duren. Wanneer VF zich ontwikkelt, verliest de patiënt het vermogen om coherent te spreken. Bij het onderzoeken moet u letten op:
- bewusteloosheid;
- bleekheid van de huid met acrocyanose (blauwachtige kleur van de oorlellen, neuspunt);
- krampachtige spiersamentrekkingen (treedt op 35-45 seconden na het begin van een aanval, kan gepaard gaan met onvrijwillig urineren of ontlasting);
- een toestand van klinische dood die optreedt 2 minuten na het begin van VF, als er geen hulp wordt geboden:
- verwijding van de pupillen (normaal vernauwen ze als een persoon zijn oogleden optilt in een lichte kamer, maar hier veroorzaakt het openen van de ogen geen fysiologische reactie);
- het zal niet mogelijk zijn om de pols te voelen (zowel op de radiale slagader (perifere, passeert op de pols) als op de hoofdslagader (groot: halsslagader, femoraal);
- ademhaling stopt.
Om de diagnose te bevestigen, is het echter noodzakelijk om een instrumentele studie uit te voeren - elektrocardiografie.
Hoe manifesteert de ziekte zich op een elektrocardiogram?
Ventriculaire fibrillatie op een ECG (elektrocardiogram) kent verschillende stadia van ontwikkeling:
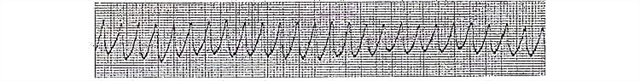
- Flutter van de ventrikels. Duurt enkele seconden, myocardiale contracties zijn nog steeds gecoördineerd. Op het ECG manifesteert het zich in de vorm van ritmische golven met hoge amplitude (met een grote afstand tussen de bovenste en onderste buigpunten) (er kunnen 250-300 van dergelijke complexen per minuut zijn).
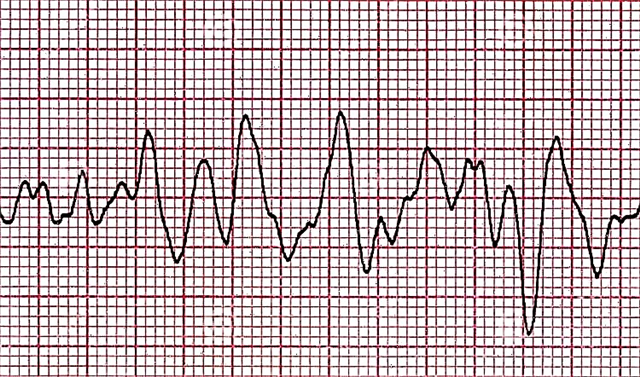
- Convulsieve fase. Er blijven golven met een hoge amplitude, maar nu is hun frequentie ongeveer zeshonderd per minuut. Dit is een manifestatie van een chaotische ongecoördineerde samentrekking van afzonderlijke delen van het myocardium met een duur van 55-65 seconden.
- Flikkering van de ventrikels. Verslechtering van het contractiele vermogen leidt tot een geïsoleerde samentrekking van afzonderlijke groepen cardiomyocyten. Het ECG registreert kleine (lage amplitude) golven met een frequentie van meer dan 100 per minuut.
- Atonische fase. De energiereserve van het myocardium is bijna volledig uitgeput. Er zijn gedempte contracties van individuele delen van de hartspier. De golven worden nog lager en kleiner, nu komt hun frequentie niet hoger dan 400 per minuut.
Foto's en voorbeelden van films met VF
Laten we eens kijken naar voorbeelden van elektrocardiografische films en beschrijvingen ervan.
- Ventriculaire flutter
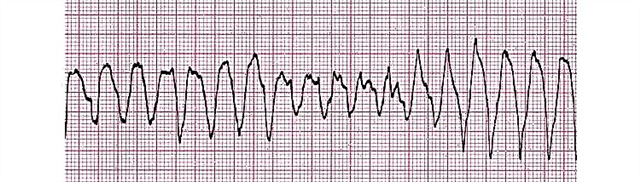
- Stadia:
- krampachtig;
- atriale fibrillatie;
- atonische.

- Convulsieve fase
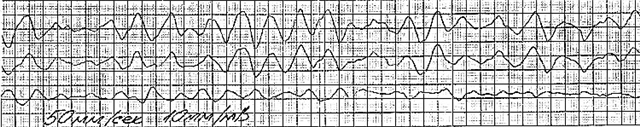
Behandelings- en zorgalgoritme voor VF
Aangezien VF een aandoening is die een onmiddellijke bedreiging vormt voor het leven van de patiënt, is er een gedocumenteerd protocol voor actie wanneer een dergelijke aanval optreedt. Omdat de patiënt vaak wordt behandeld na de overgang naar een toestand van klinische dood, begint alles met reanimatie.
Als een persoon wordt gevonden tijdens de krampachtige periode van VF, is het enige dat de moeite waard is om voorzichtig te voorkomen dat het hoofd het onderliggende oppervlak raakt. Opgerolde kleding kan worden gebruikt om de effecten te dempen. Het is verboden om de mond van het slachtoffer te openen, de tong te bereiken en de ledematen vast te houden.
Actie
Algoritme van acties in volgorde van prioriteit:
- Controleer het bewustzijn van de patiënt: bel met een stem, als hij niet reageert, schud dan zachtjes bij de schouders (zodat het hoofd niet loskomt van het oppervlak waarop het ligt en er niet op beweegt; de bewegingsrichting is van bovenaf Tot op de bodem).
- Beoordeel de aanwezigheid van een puls. Om dit te doen, wordt aanbevolen om de vingers van één hand rond het centrale deel van de nek (luchtpijp) in de bovenste helft te wikkelen.
- Als er geen pols is, bel dan een ambulance (of vertrouw deze aan iemand toe).
- Controleer op ademhaling. U moet uw wang naar de mond en neus van het slachtoffer buigen, de amplitude van de borstbewegingen observeren en tegelijkertijd de luchtbeweging met uw huid (indien aanwezig) voelen. Maak indien nodig de luchtwegen vrij.
- Voer indirecte hartmassage uit (in deze situatie is dit de belangrijkste) en kunstmatige beademing.
Wanneer het ambulanceteam arriveert, zij:
- doorgaan met het uitvoeren van reanimatiemaatregelen;
- sluit een hartmonitor en een defibrillator aan (in moderne modellen worden deze twee apparaten gecombineerd);
- na opname van een elektrocardiogram en bevestiging van de aanwezigheid van VF, wordt defibrillatie uitgevoerd (ontladingen worden elke 2 minuten met toenemende intensiteit afgegeven, tegen de achtergrond van borstcompressies, totdat het ritme is genormaliseerd);
Bij afwezigheid van een defibrillator werd eerder aanbevolen om een precordiale slag uit te voeren (met een vuist op het onderste derde deel van het borstbeen), maar vanwege verwondingen en complexe uitvoeringstechnieken wordt het nu niet aanbevolen voor gebruik.
- indien nodig worden dergelijke medicijnen toegediend:
- adrenaline;
- amiodaron;
- lidocaïne.
Welke behandeling moet een patiënt met ventrikelfibrilleren krijgen?
Noodventriculaire fibrillatie moet defibrillatie omvatten. Depolarisatiegolven rollen chaotisch door het myocard, en daarom zijn borstcompressies of medicijnen waarschijnlijk niet effectief.
Wanneer het sinusritme (normaal) van de patiënt hersteld is door de inspanningen van het ambulanceteam, bestaat het risico op terugval. Om het risico op een tweede aanval te verkleinen, worden de volgende medicijnen voorgeschreven:
| Groep drugs | vertegenwoordigers | Doel van de afspraak |
|---|---|---|
| antiaritmica | Lidocaïne Amiodaron | Preventie van herhaling van ventrikelfibrilleren direct na een aanval |
| Bisoprolol Nebivolol | Langdurige ondersteuning van een adequate hartslag | |
| Orale anticoagulantia | Warfarine Rivaroxaban | Preventie van trombusvorming en embolie (verstopping) van bloedvaten door hen |
| Infusie therapie | Ringer's stereofundin Lactaat Trisol Chlosalt Natriumbicarbonaat | Herstel van de water-elektrolytenbalans van het lichaam (het zorgt voor een adequaat verloop van de processen van excitatie en samentrekking in de cellen van het hart) |
Zijn er chirurgische technieken?
- Implantatie van een cardioverter-defibrillator. Dit apparaat is bevestigd nabij het linker sleutelbeen en elektroden ervan worden tegen het hart gehouden. Het bewaakt de uniformiteit van de hartslag. Wanneer een VF-paroxysme optreedt, geeft dit apparaat een ontlading af.
- Coronaire angioplastiek (stenting van de kransslagaders).Als VF is ontstaan tegen de achtergrond van ischemische hartziekte, zal deze operatie de oorzaak van het paroxysme wegnemen en terugval voorkomen.
- Coronaire bypass-transplantatie (bypass-routes om de bloedstroom in de pool van een van de kransslagaders te herstellen). Het is logisch als het begin van VF werd voorafgegaan door een ischemische aanval.
Hoe vaak moet u op controle bij een cardioloog?
Bezoeken aan de cardioloog moeten worden uitgevoerd:
- Zoals gepland, eenmaal per 6 maanden (als de medicamenteuze behandeling voor ventriculaire fibrillatie correct is geselecteerd en de hartslag is gestabiliseerd).
- Ongepland. Het is noodzakelijk om een arts te bezoeken als:
- terugkerende aritmieën;
- presyncopale en syncope toestanden (flauwvallen, duizeligheid);
- verslechtering van de gezondheid;
- slechte tolerantie van de voorgeschreven therapie.
Hoe beïnvloedt VF de levensverwachting?
Als defibrillatie succesvol is (en het is effectiever bij VF met grote golven), overleeft de patiënt en is de prognose voor het verdere leven relatief gunstig.
Tijdens ventrikelfibrilleren is het myocardium gevoeliger voor beschadiging (uitgebreid infarct) door zuurstofgebrek (hypoxie). Dit kan leiden tot een verhoogd risico op een plotselinge dood, vooral als:
- er is atherosclerotische laesie van de kransslagaders;
- chronische hypodynamie wordt waargenomen;
- de patiënt rookt;
- alcoholische dranken worden door hem vaak en in grote hoeveelheden geconsumeerd;
- overgewicht of obesitas;
- een persoon lijdt aan diabetes mellitus;
- arteriële hypertensie is aanwezig en er wordt geen basale medicamenteuze behandeling gebruikt.
Met goed geselecteerde anti-aritmische therapie is de prognose voor het leven gunstig.
Conclusies
Onregelmatige samentrekking van individuele spierbundels in het ventriculaire myocardium veroorzaakt hun fibrillatie. Zonder onmiddellijke cardioversie (het herstarten van het ritme) is een plotselinge hartdood zeer waarschijnlijk.
De kliniek is niet-specifiek: de patiënt wordt bewusteloos aangetroffen, bleek, vaak zonder pols, ademhaling en verwijde pupillen. Het criterium voor het stellen van een diagnose is een kenmerkend elektrocardiografisch beeld (golven met verschillende amplitudes).
Specifieke therapie is een defibrillatorontlading. In de toekomst is medische en chirurgische (indien nodig) behandeling zinvol.








