Het is onmogelijk om angst en verwarring in woorden te omschrijven als je te maken krijgt met zo'n formidabele diagnose als een aangeboren afwijking bij een baby. Een van de meest voorkomende hartpathologieën bij kinderen is ventrikelseptumdefect (VSD). Laten we de symptomen en tekenen onderzoeken die ons in staat stellen om het te vermoeden, praten over de methoden voor diagnose en behandeling en proberen te verduidelijken of het mogelijk is om dit defect bij een kind in de baarmoeder te detecteren - in het stadium van de zwangerschap.
Wat het is
Normaal gesproken worden de hartkamers gescheiden door een spierbarrière tegen de tijd dat de baby wordt geboren. Ze beslaat niet alleen een derde van hun totale oppervlakte, maar neemt ook actief deel aan elke samentrekking en ontspanning van het hart. De organen van de foetus krijgen alleen gemengd bloed. Beide ventrikels van de pasgeborene zijn "bezig met werk" ongeveer hetzelfde, dit verklaart de afwezigheid van een verschil in de dikte van hun spierwanden.
Pathogenese van stoornissen in de bloedsomloop bij VSD
Het interventriculaire septum komt voort uit drie verschillende structuren, de vorming ervan is voltooid met een zwangerschapsduur van 4-5 weken. Als er geen fusie optreedt, blijft er een gat (defect) tussen de ventrikels. Het kan de enige anomalie zijn in de ontwikkeling van het hart (geïsoleerd defect) of in combinatie met andere aangeboren veranderingen in de anatomie, deel uitmaken van de structuur van het gecombineerde defect. Vandaag hebben we het alleen over de eerste optie.
In de eerste uren van het leven van uw kind, nadat de baby heeft geademd, verandert zijn hele bloedstroomsysteem. De opname van grote en kleine cirkels van bloedcirculatie "dwingt" het hart van de baby om zijn werk te herstructureren:
- De druk in de linker hartkamer stijgt aanzienlijk.
- Bij VSD komt een deel van het bloed niet alleen in de aorta, maar ook in de rechterkamer, waardoor deze laatste extra wordt belast. Experts noemen dit proces een bloeddump van links naar rechts (van de linkerkant van het hart naar rechts).
- De rechterkamer wordt "gedwongen" om intensiever te functioneren om "overtollig" bloed te pompen.
Veranderingen in de hemodynamiek zijn direct afhankelijk van de grootte en locatie van het defect. Een klein gaatje kan bij een kind van 4-5 jaar vanzelf (spontaan) sluiten. Dit gebeurt meestal in 65-75% van de gevallen. Bij uitgebreide defecten lijdt niet alleen de rechterkamer. De druk in de longcirculatie neemt toe, pulmonale hypertensie treedt op.
Het lichaam van de baby zal proberen de belasting te compenseren:
- De massa van de ventrikels neemt toe.
- De wanden van grote en kleine slagaders worden dikker.
- Dankzij deze mechanismen is de druk in beide kamers gelijk. Ondanks het gat is er enige tijd geen bloedafvoer.
- Geleidelijk raakt de afweer van het lichaam uitgeput en wordt de druk in de rechterkamer groter dan in de linker.
- Veneus bloed door het defect zal in de systemische circulatie beginnen te stromen - het syndroom van Eisenmenger. Er treedt defectdecompensatie op. Klinisch manifesteert dit proces zich door het feit dat het kind "blauw begint te worden".
Gelukkig gebeurt dit met een vroege diagnose en tijdige chirurgische behandeling niet, zelfs niet als de VSD groot is. Probeer daarom het advies van uw arts op te volgen. Natuurlijk beschouwen chirurgen de beste operatie als de operatie die de patiënt niet hoeft te doen. Maar een defect van het interventriculaire septum bij een pasgeborene vereist zorgvuldig onderzoek, specialistisch advies en een gedifferentieerde benadering van patiëntenbeheer.
Classificatie van ventrikelseptumdefecten
Volgens de International Classification of Diseases 10-revisie (ICD-10) is elke VSD gecodeerd met een code - Q 21.0. In de praktische kindergeneeskunde onderscheiden artsen echter vier anatomische typen van deze anomalie, volgens de "Klinische richtlijnen voor de behandeling van kinderen met aangeboren hartafwijkingen", goedgekeurd door de Association of Cardiovascular Surgeons in 2013:
- Subarterieel defect van het interventriculaire septum. Direct onder de pulmonalisklep gelegen. Het aortablad kan "buigen", "wiggen" in de bestaande opening, wat aorta-regurgitatie veroorzaakt (reverse shunt).
- Perimembraneus defect van het interventriculaire septum - het gat bevindt zich in het membraangedeelte naast de tricuspidalisklep. Het vliezige septum kan samen met het defect groeien en het gedeeltelijk bedekken.
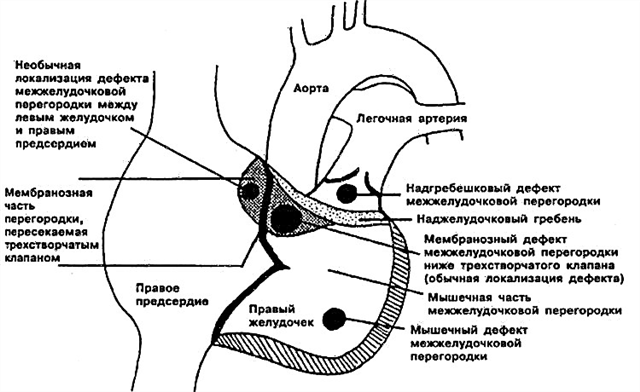
- Het instroominterventriculaire septumdefect is gelokaliseerd in het instroomgedeelte van het rechterventrikel.
- Spierdefect van het interventriculaire septum - kan zich in het midden van de spier, in het bovenste deel en ook op de grens tussen de wand van de rechter hartkamer en het septum zelf bevinden. Soms worden meerdere kleine gaatjes tegelijk bepaald (meerdere soorten spier VSD - ziekte van Tolochinov-Roger).
Zodat u niet schrikt van medische termen, en duidelijk is geworden waar precies de opening in het interventriculaire septum bij uw kind zit, zal ik het nog eens proberen uit te leggen. Anatomen verdelen deze structuur in drie delen - bovenste (vliezige), middelste (gespierde), onderste (trabeculaire). Dientengevolge bevindt het trabeculaire defect zich in het onderste, gespierde - in het middelste, vliezige defect van het interventriculaire septum - in het bovenste deel ervan.
Oorzaken van het defect
De exacte oorzaak van de afwijking is moeilijk vast te stellen. In de etiologie van aangeboren hartafwijkingen is de rol van erfelijkheid, een vervuilde omgeving, slechte gewoonten van ouders, het nemen van bepaalde medicijnen door de aanstaande moeder en virale infecties tijdens de zwangerschap bewezen.
Doktersadvies
Herhaaldelijk kwelden ouders zichzelf en mij, in een poging om de exacte etiologie van een aangeboren afwijking bij een kind te achterhalen. Wanneer een dergelijke diagnose wordt gevonden bij een inheemse baby, zou men zeker de boosdoener willen vinden. De grootmoeder van vaderskant beschuldigt de schoondochter soms van "slechte genetica", de familieleden van de moeder - de schoonzoon van roken en alcohol drinken.
Ik raad je ten zeerste af om dit te doen. Om de geboorte van gezonde of zieke kinderen van de ouders en het kind zelf te kunnen voorspellen, is het natuurlijk belangrijk om de reden te achterhalen. Een kind met een DMZHP wordt ooit zelf vader of moeder. Maar de ziekte van een kleine man is geen reden voor een confrontatie. Vergeet familieruzies. Focus op de zorg voor de baby.
Hoe een defect te vermoeden: symptomen en tekenen bij een kind
Met een klein gaatje zal je baby niet anders zijn dan zijn leeftijdsgenoten. Waarschijnlijk zal de neonatoloog u zelfs op de kraamafdeling meedelen dat uw baby een systolisch hartgeruis heeft. Ouders vragen gewoonlijk bij elke auscultatie angstig: "Is het geluid afgenomen of toegenomen?" De VSD-paradox is dat de intensiteit van het geluid omgekeerd evenredig is met de grootte van het gat. Hoe zwakker het geluid, hoe groter het defect.
De situatie is ernstiger als de baby "zonder geluid" is geboren, maar:
- van drie tot vier weken oud, plotseling gestopt met aankomen met voldoende melk van de moeder;
- hij is kortademig tijdens het voeden;
- luchtweginfecties "achtervolgen" hem vaker dan andere kinderen;
- soms begint het kind "blauw te worden";
- bij onderzoek ontdekt de arts plotseling een uitbreiding van de grenzen van het hart, een toename van de lever.
In de toekomst wordt het klinische beeld gekenmerkt door een diffuse versterkte apicale impuls, het verschijnen van systolische trillingen aan de linkerkant in de derde of vierde intercostale ruimten, de uitbreiding van de grenzen van het hart, vooral naar links, de vorming van een hartbult (Davis borst).
Diagnostische methoden:
Auscultatoire gegevens en andere symptomen stellen de kinderarts in staat een aangeboren afwijking bij het kind te vermoeden. Hoogstwaarschijnlijk zal een kindercardioloog een verwijzing uitschrijven naar:
- Röntgenfoto van de borstorganen - met een klein defect zullen geen veranderingen worden gevonden. Als de opening significant is, kan hypertrofie van het linker atrium en ventrikel, een toename van het patroon van de longen, worden onthuld. In geval van complicaties van VSD door pulmonale hypertensie - zwelling van de longslagader met verzwakking van het longpatroon en niet-gehypertrofeerde linkerventrikel.
- Elektrocardiografie - bij de differentiatie van hartaandoeningen is niet van bijzonder belang, maar het zal de afwijking van de elektrische as onthullen, evenals tekenen van overbelasting van beide of alleen de linker hartkamer.
- Echocardiografie - wordt beschouwd als de belangrijkste diagnostische technologie voor hartafwijkingen. Met de ultrasone onderzoeksmethode kunt u de exacte locatie van het gat, de grootte, het aantal defecten en ook de veranderingen in de hemodynamiek beoordelen. De belangrijkste taak van de echografie is de directe visualisatie van het defect, het uitsluiten van andere hartafwijkingen. Doppler-mapping zal helpen om de omvang van de shunt vast te stellen, de aanwezigheid van bloedregurgitatie en de systolische druk in de rechter hartkamer te beoordelen.
Als de afwijkingen niet duidelijk zichtbaar zijn op het echocardiogram, of als de arts een gecombineerd hartafwijking vermoedt, moet u mogelijk magnetische resonantiebeeldvorming of computertomografie ondergaan.
Hartkatheterisatie en angiografie
Meestal worden deze diagnostische technieken zelden aan kinderen voorgeschreven, maar als niet-invasieve methoden geen volledige informatie over de aandoening geven, worden ze uitgevoerd om de hemodynamiek in de longcirculatie en pulmonale hypertensie te beoordelen. Deze procedure meet de druk in de aorta, de longslagader, en bepaalt de gassamenstelling van het bloed in de hartkamers en grote bloedvaten. Het wordt uitgevoerd door ervaren specialisten in regionale centra.
Behandeling van een ventrikelseptumdefect
De benadering van het beheer van patiënten met VSD is strikt individueel, afhankelijk van de grootte en locatie van het defect, de kliniek (het optreden van pulmonale hypertensie, de ontwikkeling van circulatiefalen), de aanwezigheid van bijkomende pathologie.
Als het gaatje klein is, zijn er geen hemodynamische stoornissen, het kind heeft alleen regelmatige onderzoeken door een cardioloog en periodieke echocardiografie nodig. Bij de minste twijfel over het gunstige verloop van de ziekte is chirurgische behandeling aangewezen.
Er zijn de volgende soorten chirurgische correctie van VSD:
- Een operatie onder kunstmatige circulatie, waarbij de hartchirurg de opening hecht of sluit met een klep.
- "Hulp" vernauwing van de longslagader is een voorbereidende chirurgische voorbereidende operatie om decompensatie van het defect te voorkomen. Hiermee kunt u "tijd kopen" vóór een radicale correctie.
- Minimaal invasieve endovasculaire interventie. Het wordt uitgevoerd onder controle van echografie en fluoroscopie. Via de dijbeenslagader brengt de vaatchirurg een speciaal apparaat (spoel of occluder) in, waardoor het in de hartholte wordt geleid en het defect wordt gesloten.
- Hybride werking. Na het openen van de borstkas wordt de occluder rechtstreeks door de punctie van het myocardium ingebracht. Het interventieprotocol voorziet niet in een hartstilstand en de aansluiting ervan op het cardiopulmonale bypass-systeem.
De specialist bepaalt welke methode het meest geschikt is voor uw kind. Zonder schriftelijke toestemming van de ouders voor een operatie zal geen enkele arts de baby opereren. Het is belangrijk om het verloop van de operatie met de arts te bespreken en de meest optimale tactiek te kiezen.

Er moet aan worden herinnerd dat als u kostbare tijd mist, het gat niet sluit vóór de ontwikkeling van pulmonale hypertensie, er bestaat een risico op overlijden door falen van de bloedsomloop. Medicamenteuze therapie wordt voorgeschreven als voorbereiding op chirurgische interventie, tijdens de revalidatieperiode, evenals bij de ontwikkeling van decompensatie van defecten om het hart te ondersteunen.
Wat is de prognose en zal het kind gezond zijn?
De prognose van de ziekte hangt grotendeels niet alleen af van het type defect, maar ook van tijdige chirurgische ingreep. Ik zal nooit één familie vergeten. Het geloof van de ouders stond hen niet toe om zwangerschap te voorkomen. Een prachtig meisje werd als achtste kind op rij geboren. Alle oudere kinderen zijn absoluut gezond. Geen risicofactoren. Uitstekende erfelijkheid. Uitstekend gewicht en Apgar-prestaties. De baby kreeg de borst, was actief en was ieders favoriet.
Case uit de praktijk
Op de kraamafdeling vermoedde een neonatoloog een aangeboren hartafwijking. Echografisch onderzoek onthulde een spierdefect van het interventriculaire septum bij de pasgeborene. De specialisten van het cardiologisch centrum adviseerden om chirurgische correcties uit te voeren tot een leeftijd van 6 maanden, omdat de grootte van het gat te groot was.
De ouders waren vastbesloten om een operatie te ondergaan, maar hun geloof vereiste de zegen van de pastoor. En hij, die een ogenschijnlijk gezond meisje zag, adviseerde de operatie een beetje uit te stellen. Zoals, ze is nog steeds erg klein, de bankschroef stoort haar niet, je hebt altijd tijd om te "knippen".
In de zevende maand van haar leven vertoonde de baby de eerste tekenen van pulmonale hypertensie, waarmee we tevergeefs probeerden medicijnen voor te schrijven. In de negende fase - de ouders smeekten de hartchirurgen om het kind te redden, maar het was te laat om te opereren - ontwikkelde zich de kliniek voor hartfalen. Op éénjarige leeftijd stierf het meisje.
En gisteren kwam er een jonge man naar de receptie. Achttien jaar. Hij was verontwaardigd dat de artsen van de conceptcommissie hem voor aanvullend onderzoek naar het ziekenhuis stuurden. Hij doet aan atletiek. Ze droomt ervan om naar een militaire school te gaan. Ik open een poliklinische kaart, en daar - chirurgische behandeling voor VSD. Op de borst is er een dunne strook postoperatief litteken, bijna onzichtbaar. De man herinnert zich de operatie niet meer. Begrijpt oprecht niet waar hij ziek van is. Het is alleen zo dat de ouders ooit niet bang waren om het te "knippen".
Is het mogelijk om het defect te diagnosticeren voordat de baby wordt geboren?
Ja, dat kan. Om dit te doen, is het noodzakelijk om tijdens de zwangerschap tijdig een echografisch onderzoek te ondergaan door een ervaren specialist met behulp van moderne apparatuur. Als de toekomstige baby een vermoeden heeft van VSD, probeer dan een kraamkliniek te kiezen die dichter bij het cardiocentrum ligt.
Het is niet ongebruikelijk om verwijten van ouders te horen dat ze alle aanbevelingen van artsen hebben opgevolgd, maar een hartafwijking werd pas na de geboorte van een kind vastgesteld. Helaas is een ventriculaire septumopening met een diameter tot 4 mm erg moeilijk te detecteren zonder kleuren Doppler-mapping. Als je dus een belaste erfelijkheid hebt, rookte voor de zwangerschap, griep of ARVI had toen je een baby verwachtte, meld dit dan zeker aan je gynaecoloog. Mogelijk moet u aanvullende echografie ondergaan op gevoeligere apparatuur.




