Iedereen weet wat hoesten is. Dit is een veel voorkomend symptoom waarmee mensen medische hulp zoeken. Opgemerkt moet worden dat bronchospasme een natuurlijke reactie van de luchtwegen is, gericht op het verwijderen van overtollig slijm en vreemde deeltjes uit het lichaam. Maar als een hoest lange tijd hindert en het algemene welzijn van een persoon en zijn kwaliteit van leven negatief beïnvloedt, wordt dit symptoom erkend als een pathologisch proces en moet het worden behandeld.
Keer bekeken
 Wat is een hoest? Bronchospasme, beginnend met een diepe ademhaling, waarna de stembanden van het slijmvlies sluiten en de ademhalingsspieren samentrekken, is een scherpe verdrijving van lucht uit de longen. Tijdens de vernauwing van de glottis neemt de druk in de borstkas toe, de luchtpijp en de bronchiën vernauwen. Dit is een belangrijke functie van hoesten wanneer het natuurlijke mechanisme van zelfreiniging wordt verstoord. Bronchospasme helpt een persoon wakker te blijven tijdens levensbedreigende aritmieën en draagt bij aan een normale hartslag.
Wat is een hoest? Bronchospasme, beginnend met een diepe ademhaling, waarna de stembanden van het slijmvlies sluiten en de ademhalingsspieren samentrekken, is een scherpe verdrijving van lucht uit de longen. Tijdens de vernauwing van de glottis neemt de druk in de borstkas toe, de luchtpijp en de bronchiën vernauwen. Dit is een belangrijke functie van hoesten wanneer het natuurlijke mechanisme van zelfreiniging wordt verstoord. Bronchospasme helpt een persoon wakker te blijven tijdens levensbedreigende aritmieën en draagt bij aan een normale hartslag.
Er is een hoest met sputum (het wordt ook productief of nat genoemd) en zonder (onproductief of droog).
Afhankelijk van hoe lang de hoest duurt, wordt bronchospasme onderverdeeld in acuut, storend tot 14 dagen, subacuut - binnen 14-21 dagen, langdurig - meer dan 21 dagen en chronisch - 3 maanden of langer. Als het symptoom ongeveer een maand aanhoudt en tot 4 keer per jaar of vaker terugkeert, moeten uitgebreide onderzoeken worden gestart.
'S Morgens verschijnt een hoest het vaakst bij mensen met nicotineverslaving, die lijden aan chronische longziekten, evenals bij patiënten met bronchiale astma. Nachtelijke bronchospasmen zijn typisch voor patiënten met longtuberculose en oncologische neoplasmata in het ademhalingssysteem. Hoest gedurende de dag, erger 's avonds, treedt op met bronchitis en longontsteking.
 Ook klankkleur en volume kunnen veel vertellen over hoesten. Dus, luid, "blaffend" bronchospasme, dat optreedt in de vorm van convulsieve aanvallen, is typisch voor patiënten met kinkhoest, met kanker van de luchtpijp en infectieuze processen in de keel. Een stille hoest treedt op bij ulceratieve afwijkingen in de keel, ook een ontsteking van de stembanden veroorzaakt dit type hoest.
Ook klankkleur en volume kunnen veel vertellen over hoesten. Dus, luid, "blaffend" bronchospasme, dat optreedt in de vorm van convulsieve aanvallen, is typisch voor patiënten met kinkhoest, met kanker van de luchtpijp en infectieuze processen in de keel. Een stille hoest treedt op bij ulceratieve afwijkingen in de keel, ook een ontsteking van de stembanden veroorzaakt dit type hoest.
Bronchospasme gaat gepaard met een aantal verschillende infectieuze processen in de keel en andere menselijke organen. In de regel begint een acute hoest met virale ziekten. Het ontstekingsproces kan zowel in de bovenste als in de onderste luchtwegen optreden, bronchospasme is in dit geval de verspreiding van de infectie.
Het plotseling optreden van hoest bij volwassenen kan levensbedreigend zijn, vooral bij ouderen. Het symptoom kan gelijktijdig optreden met snelle ademhaling, bewustzijnsstoornissen, verstikking en pijn op de borst.
Bloederige afscheiding bij het ophoesten, plotselinge bronchospasmen door het inslikken van kleine stukjes voedsel in de luchtwegen, fragmenten van kunsttanden bij volwassenen of kleine voorwerpen bij kinderen zijn symptomen die onmiddellijke medische aandacht vereisen. En een patiënt met chronische hoest heeft behoefte aan hoogwaardige diagnostiek en effectieve behandeling.
Oorzaken
Er zijn verschillende redenen:
- geuren irriterende slijmvliezen (bijvoorbeeld verven en vernissen), tabak, stof, gassen;
- ziekten van de KNO-organen;
- pathologische processen in de keel - ARVI, bronchiale astma, longobstructie, tuberculose, oncologie;
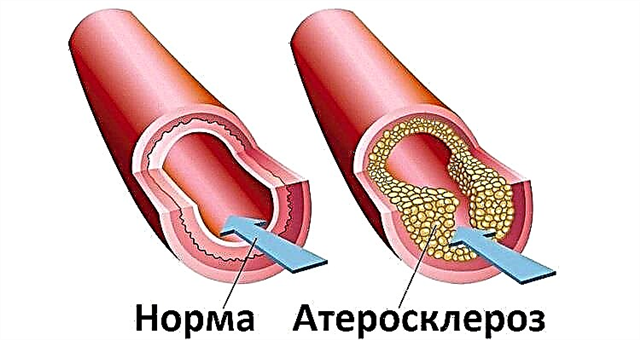
 aandoeningen van het functioneren van het cardiovasculaire systeem, optredend tegen de achtergrond van hartfalen;
aandoeningen van het functioneren van het cardiovasculaire systeem, optredend tegen de achtergrond van hartfalen;- ziekten van het maagdarmkanaal;
- bijwerkingen van bepaalde medicijnen, vooral hun poedervorm;
- stress die een psychogene hoest veroorzaakt;
- te hoge of te lage temperatuur van de ingeademde lucht;
- allergie voor omgevingscomponenten of voedsel.
Tegelijkertijd kunnen verschillende factoren tegelijk optreden die bronchospasmen veroorzaken. Klinisch, laboratorium- en instrumenteel onderzoek van de patiënt zal uitwijzen waarom een hoest optreedt. Soms verbijstert een hoest die optreedt tijdens de diagnose zelfs ervaren specialisten.
Meestal lijden mensen aan rhinosinusitis, bronchiale astma, reflux, virale infecties, chronische bronchitis (rokers), longobstructie. Meningitis, nodulair struma en "ziekte op grote hoogte" zijn zeldzaam.
Zelfs in landen met een hoog niveau van gezondheidszorg is het vaak moeilijk om te herkennen waar een hoest vandaan komt. Hoesten bij volwassenen van onduidelijke oorsprong zijn goed voor tot 40% van de algemene behandelingspraktijk. Deze patiënten worden gedwongen de hoest symptomatisch te behandelen.
Omstandigheden van optreden
Om een diagnose te stellen, zal de arts de volgende lijst met vragen stellen:
- Hoe lang duurt de hoest?
- Is het te wijten aan een virale infectie?
- Zijn er seizoensgebonden exacerbaties?
- Heeft de patiënt last van astma-aanvallen, is er een fluitend geluid bij het ademen?
- Is er een hoest en afscheiding uit de neusgangen?
- Zijn er gastro-intestinale problemen zoals brandend maagzuur of boeren?
 Wat is de mate van aanwezigheid in het leven van een hoestfactor die bronchospasmen veroorzaakt (roken, chemische irriterende stoffen)?
Wat is de mate van aanwezigheid in het leven van een hoestfactor die bronchospasmen veroorzaakt (roken, chemische irriterende stoffen)?- Gebruikt de patiënt andere medicijnen?
Een hoest veroorzaakt door ernstige complicaties vereist nauwgezette medische aandacht.
Pathologische hoest bij een volwassene, veroorzaakt:
- bloed ophoesten;
- overtollige lucht in het borstvlies;
- gebroken ribben;
- vorming en/of toename van de omvang van een hernia in het middenrif en de lies;
- schending van de beweging van bloed door de bloedvaten;
- aritmie;
- hersenbloeding;
- migraine;
- slechte slaap;
- enuresis en kalomazanie;
- braaksel.
Diagnostiek
De standaardtests voor het onderzoeken van een hoestende patiënt zijn het bepalen van de chemische samenstelling van sputum dat vrijkomt bij hoesten en bloed. Soms vindt de arts het moeilijk om een diagnose te stellen, waardoor aanvullende onderzoeken en onderzoeken worden voorgeschreven, met name radiografie. Het beeld helpt om enkele van de oorzaken van hoest te achterhalen, neoplasmata te detecteren, de verduistering van het longveld of reticulaire reconstructie van het longpatroon te onthullen.
Spirometrie is een methode die wordt gebruikt om het volume en de snelheid van externe ademhaling te meten. Samen met spirografie maakt deze diagnostische methode het mogelijk om ziekten van het bronchopulmonale systeem in een vroeg stadium te identificeren en functionele stoornissen van uitgesproken en zich ontwikkelende longziekten te beoordelen.
Bij de behandeling van hart- en vaatziekten wordt bodyplethysmografie gebruikt. Deze methode bepaalt de parameters van de longen en onthult verborgen pathologieën. Deze procedure is pijnloos en veilig voor de gezondheid van de patiënt, dus de analyse kan zo vaak worden uitgevoerd als de behandeling vereist.

Gespecialiseerde medische centra gebruiken ook tussografie. Deze moderne diagnostische methode maakt het mogelijk om de frequentie, mate van manifestatie en hoestwijze te beoordelen, wat een grote kans biedt om de oorzaken van de ziekte te identificeren.
Bronchoscopie is een andere methode voor het onderzoeken van longweefsel, geïndiceerd voor vermoedelijke longkanker. Bronchoscopie wordt uitgevoerd met behulp van een bronchoscoop - een sonde met een videocamera die een afbeelding naar een computermonitor verzendt. Bronchografie onderzoekt de bronchiën met behulp van een röntgenfoto met een contrastmiddel. Pleuritis, tuberculose, oncologie van de longen en pleura kunnen helpen bij het identificeren van thoracoscopie. De thoracoscoop wordt via de punctiemethode in de borstkas ingebracht.
Medicijnen
Het is raadzaam om een hoest alleen te behandelen als het symptoom systematisch is en de toestand van de patiënt negatief beïnvloedt. Allereerst wordt de focus van infectie geïdentificeerd en pas daarna wordt een complexe therapie voorgeschreven, omdat hoesten slechts een symptoom van de ziekte is. Onder de medicijnen die worden gebruikt om bronchospasmen te bestrijden, zijn antitussiva, slijmoplossend en gecombineerd.
Centraal werkende antitussiva beïnvloeden de overeenkomstige centra van de hersenen en onderdrukken de hoestreflex. Volgens hun samenstelling zijn ze natuurlijk en chemisch, er zijn ook medicijnen die een verdovende en niet-narcotische werking hebben.
Verdovende middelen worden alleen om medische redenen in klinieken gebruikt. Niet-narcotische geneesmiddelen hebben een verdovend effect, verlichten spasmen.
Antitussiva van perifere werking hebben een analgetisch effect op het slijmvlies, verminderen de reflexstimulatie van hoest en ontspannen de bronchiën. Hun belangrijkste doel is om het slijmvlies te hydrateren en de viscositeit van sputum te verminderen.
Deze omvatten aerosolen, stoominhalatie en intraveneuze infusie van vloeistof in het lichaam, alleen uitgevoerd in een ziekenhuisomgeving. Deze groep geneesmiddelen omvat ook fondsen die een omhullend effect hebben en een beschermende laag in de keel creëren (zuigtabletten, siropen). Verdovingsmiddelen worden gebruikt in een stationaire omgeving.
Slijmoplossende medicijnen bevorderen de uitscheiding van slijm door dunner te worden en het volume van het sputum te vergroten, waardoor de klieren van het bronchiale slijmvlies worden gestimuleerd. Kruidengeneesmiddelen worden geproduceerd in de vorm van druppels, tabletten, afkooksels, tincturen, thee en siropen. Mucolytica worden beschouwd als effectieve geneesmiddelen die het slijm verdunnen en hoesten vergemakkelijken.
Gecombineerde medicijnen verzachten hoestreflexen tijdens bronchiale spasmen, worden gebruikt voor infecties van virale of bacteriële oorsprong. Deze fondsen bevatten componenten van antihistaminica en slijmoplossend effect. Ze worden toegewezen volgens de indicaties.

 aandoeningen van het functioneren van het cardiovasculaire systeem, optredend tegen de achtergrond van hartfalen;
aandoeningen van het functioneren van het cardiovasculaire systeem, optredend tegen de achtergrond van hartfalen; Wat is de mate van aanwezigheid in het leven van een hoestfactor die bronchospasmen veroorzaakt (roken, chemische irriterende stoffen)?
Wat is de mate van aanwezigheid in het leven van een hoestfactor die bronchospasmen veroorzaakt (roken, chemische irriterende stoffen)?