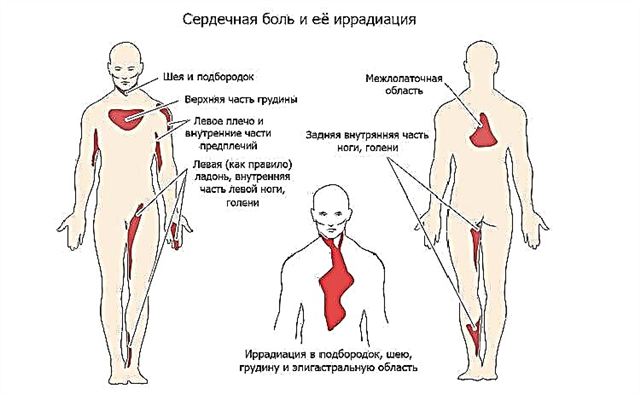
Als cardioloog ontmoet ik vaak patiënten met multiple sclerotische veranderingen in de hartspier na een hartinfarct. Alleen de meest gemotiveerde en toegewijde patiënten krijgen compensatie voor verminderde bloedsomloopfuncties. Met de redenen, kenmerken van het verloop van pathologie, evenals effectieve methoden voor diagnose en behandeling, wil ik u in dit artikel voorstellen.
Definitie
Cardiosclerose na een infarct is de aanwezigheid van delen van het hart die zijn afgestorven als gevolg van een hartinfarct en zijn vervangen door bindweefsel. De transformatie van de hartspier begint 3-4 dagen na het vasculaire ongeval en eindigt tegen het einde van 2-4 maanden. Op een eerdere datum is de diagnose niet mogelijk. De sterfte door pathologie is volgens persoonlijke waarnemingen ongeveer 20% in de eerste uren na een aanval en ongeveer 30-40% op de lange termijn (1-5 jaar).
Het volume en de dichtheid van littekens zijn rechtstreeks afhankelijk van het gebied van myocardiale schade en zijn een bepalende factor in de prognose van de ziekte.
Etiologie
Cardiosclerose na een infarct heeft maar één reden. Dit is een myocardinfarct - een acute schending van de bloedtoevoer naar het hart als gevolg van obstructie van de kransslagaders.
Het volgende kan leiden tot verstopping van bloedvaten:
- migrerende bloedstolsels (meestal uit de aderen van de onderste ledematen);
- het opleggen van trombotische massa's op verzweerde atherosclerotische plaques;
- functionele stoornissen van het centrale zenuwstelsel, leidend tot een uitgesproken spasme van de slagaders van het coronaire bed;
- anatomische defecten van de vaatwand als gevolg van het langdurige beloop van hypertensie, diabetes mellitus, enz.
Als gevolg hiervan krijgen individuele segmenten van het spierorgaan geen met zuurstof verrijkt bloed meer en beginnen ze na 4-6 uur af te sterven.
Onder invloed van enzymen worden myocyten geabsorbeerd en vervangen door een litteken, waarvan het bestaan in de toekomst veel problemen met zich meebrengt:
- ritme- en geleidingsstoornissen;
- afname van het hartminuutvolume en het hartminuutvolume;
- cardiomyopathie (hypertrofie of dilatatie van de orgaankamers).
Cicatriciale veranderingen kunnen de kleppen beïnvloeden (meestal de mitralisklep), wat leidt tot klepfalen. Mijn professionele ervaring leert dat een hartinfarct in 100% van de gevallen niet onopgemerkt blijft. Complicaties nemen toe en verkorten de levensverwachting aanzienlijk.
De volgende risicofactoren verhogen de incidentie van een hartaanval aanzienlijk:
- mannelijk geslacht;
- leeftijd ouder dan 45;
- arteriële hypertensie;
- roken;
- zwaarlijvigheid (BMI hoger dan 30);
- suikerziekte;
- lage fysieke activiteit (WHO beveelt aan om dagelijks een afstand van 8.000 stappen te lopen);
- alcoholmisbruik (meer dan 20 g pure ethanol per dag voor vrouwen en 40 g voor mannen).
Lees hier meer over risicofactoren.
In de meeste gevallen ontwikkelt een myocardinfarct zich tegen de achtergrond van een langdurig beloop van coronaire hartziekten, hoewel we in onze praktijk jonge patiënten (25-30 jaar oud) met een vergelijkbare ziekte moesten ontmoeten, die een ongezonde levensstijl leiden (overgewicht, alcoholmisbruik , drugs en roken).
Klinisch beeld
De symptomatologie van pathologie is zeer divers. In de beginfase (de eerste zes maanden) kan het volgende worden gedetecteerd:
- Geleidingsstoornissen (AV-blokkade, vertraging van de geleiding langs de Purkinje-vezels en His-bundels). De verschijnselen worden veroorzaakt door schade aan het geleidende systeem, wanneer zenuwvezels worden omgezet in bindweefsel. Gemanifesteerd door gewaarwordingen van onderbrekingen in het werk of langdurige hartstilstand, periodiek flauwvallen en duizeligheid.
- Tachyatritmieën... Atriale fibrillatie of ventriculaire fibrillatie komt vaak voor, waarbij de frequentie van samentrekkingen van individuele vezels 350-800 per minuut bereikt. De patiënt voelt een aanval van hartslag, zwakte, episodes van bewustzijnsverlies zijn mogelijk als gevolg van verminderde weefseloxygenatie.
Wanneer een litteken verhardt, kan het andere kransslagaders samendrukken, waardoor de manifestaties van coronaire hartziekte (angina pectoris) worden uitgelokt of verergerd:
- pijn en kortademigheid bij lichte lichamelijke activiteit;
- algemene zwakte, vermoeidheid.
Na 6-12 maanden probeert het hart zijn eerdere functionele activiteit te compenseren. Hypertrofische veranderingen en dilatatie van de orgaankamers treden op. Dergelijke verschijnselen dragen bij aan de groei van tekenen van hartfalen.
Met een overheersende laesie van de linkerhelft van het hart wordt longoedeem waargenomen met symptomen zoals:
- ongemak op de borst (beklemming, compressie);
- kortademigheid (tot 40-60 ademhalingsbewegingen per minuut) in rust of bij geringe lichamelijke inspanning;
- bleekheid van de huid;
- acrocyanosis (blauwachtige kleur van de ledematen, nasolabiale driehoek).
Alle symptomen worden verlicht in de "orthopedische" positie (zittend op een stoel met de benen omlaag), waardoor de patiënt zich beter voelt.

Insufficiëntie van de juiste delen van het spierorgaan manifesteert zich door stagnatie van bloed in de systemische circulatie:
- Oedemateus syndroom. Vochtretentie kan worden waargenomen vanuit de onderste ledematen, lever (vergroot, pijnlijk bij palpatie), minder vaak - lichaamsholten (hydrothorax, hydropericardium, ascites).
- Dyspnoe... Het wordt veroorzaakt door weefselhypoxie.
In de toekomst worden alle soorten metabolisme aanzienlijk verstoord, acidose en onomkeerbare veranderingen in organen (dystrofie en sclerose), wat zich manifesteert door hun insufficiëntie.
Bij cardiosclerose zijn veranderingen in het hart onomkeerbaar en zullen manifestaties van stoornissen in de bloedsomloop gestaag toenemen. Ik heb patiënten gezien die praktisch bedlegerig waren en niet konden bestaan zonder zuurstofondersteuning.
Fatale complicaties
Typische aandoeningen van het lichaam zijn hierboven al beschreven, maar er worden een aantal pathologieën onderscheiden die een directe bedreiging vormen voor het leven en de dood veroorzaken, inclusief plotselinge dood. Deze omvatten:
- aneurysma... De wand van het orgel wordt dunner en uitgerekt, op elk moment kan een breuk met harttamponnade optreden.
- Blokkade... De impuls wordt niet doorgegeven aan afzonderlijke delen van het hart, die stoppen met samentrekken.
- Atriale fibrillatie of extrasystole - inconsistent werk van verschillende afdelingen van het orgel. Bij een ernstig beloop van fibrillatie en het niet verlenen van spoedeisende zorg kan de complicatie fataal zijn.
- Acuut hartfalen - het laatste stadium van chronisch, wanneer het orgaan niet langer in staat is om voor voldoende bloedstroom te zorgen. De doodsoorzaak is ischemie.
Diagnostiek
Alle patiënten die een hartinfarct hebben gehad, hebben dispensatie-observatie nodig, in het kader waarvan de volgende soorten laboratorium- en instrumentele onderzoeken worden uitgevoerd:
- Algemene bloedanalyse (identificatie van mogelijke veranderingen: leukocytose, verhoogde ESR).
- Elektrocardiogram... Het ECG toont alle geleidingspathologieën, episodes van overbelasting tegen de achtergrond van cardiosclerose na een infarct, hypertrofische veranderingen.
- Echo-KG Is een belangrijke manier om een afwijking te herkennen, waarmee het volume van het betrokken spierweefsel, de mate van verlies van functionele activiteit en bijkomende aandoeningen van het klepapparaat kan worden gevisualiseerd.
- Gewone thoraxfoto... De delen van het hart zijn meestal vergroot, de cardiothoracale index is hoger dan 50%.
- Coronografie... De methode maakt het mogelijk de diameter van het lumen van de kransslagaders te beoordelen en, indien nodig, patiënten door te verwijzen naar een chirurgische behandeling.
- INR... De studie is belangrijk voor de benoeming van anticoagulantia en antibloedplaatjestherapie, wat een belangrijke stap is in secundaire preventie.
Als er tekenen zijn van hartfalen (ze zijn in 80% van de gevallen), wordt een grondige beoordeling van de biochemische bloedtest getoond.
Indicatoren zoals:
- lipidenprofiel (totaal cholesterol, HDL, LDL, TAG, atherogene index). De waarden kenmerken het risico op een recidiverend myocardinfarct.
- Levernecrosemarkers. Tegen de achtergrond van congestief rechterventrikelfalen, neemt het niveau van ALT en AST, bilirubine (direct en indirect) vaak toe, wat wijst op de dood van hepatocyten.
- Niercomplex (ureum, creatinine, elektrolyten). Stijging signalen CKD.
In aanwezigheid van tekenen van schade aan verschillende organen, wordt verbeterde diagnostiek uitgevoerd en worden algoritmen ontwikkeld voor latere compensatie van aandoeningen.
Behandeling
Het moet duidelijk zijn dat cardiosclerose een onomkeerbare pathologie is en dat alle therapie uitsluitend gericht is op het vertragen van de progressie van hartfalen en het corrigeren van ritmestoornissen. Vaak realiseren patiënten zich dit niet en keren ze snel terug naar hun gebruikelijke verkeerde levensstijl, niet beseffend dat ze binnenkort op de grens met de dood zullen belanden. Afgaande op de ervaring van het werken op de opnameafdeling, worden dergelijke personen vrij vaak aangetroffen (ongeveer elke 5e). Waarom gebeurt dit? Het blijft me een raadsel.
Niet-medicamenteus
Behandeling van een pathologie zoals cardiosclerose na een infarct omvat een volledige verandering van levensstijl. Alle patiënten wordt aangeraden om haalbare oefeningen te doen (oefengymnastiek, aerobics, wandelingen in parken, enz.) Het is aan te raden om dagelijks te trainen.
De tweede voorwaarde is het opgeven van slechte gewoonten (drinken en roken) en het corrigeren van het dieet. Vet, gekruid, gefrituurd voedsel is volledig uitgesloten, tafelzout is beperkt tot 2 g / dag. De basis van het dieet is verse groenten en fruit, zeevruchten (vis, inktvis, garnalen), plantaardige oliën, volkoren bakkerijproducten.
Deskundig advies
Ik informeer patiënten altijd over het hoge risico van herhaling van vasculaire catastrofes om motivatie te creëren voor aanpassingen van de levensstijl. Een belangrijk criterium is om de body mass index en buikomtrek op de standaardwaarden te brengen - 18,5-24,9 kg/m2 respectievelijk 80 cm. Zorgen voor je gezondheid is een garantie voor een lang en gelukkig leven!
Drugs therapie
Behandeling van cardiosclerose na een infarct in aanwezigheid of progressie van tekenen van myocardischemie omvat de benoeming van nitraten. Het gebruik ervan is gerechtvaardigd, zowel op permanente basis als tijdens aanvallen. Aanbevolen langwerkende nitro-drugs ("Nitrolong", "Isosorbidadinitrate") en symptomatisch (met pijn op de borst). Voor de verlichting van een aanval worden "Nitrospray" en de gebruikelijke "Nitroglycerine" getoond.
De aanwezigheid van arteriële hypertensie is een indicatie voor antihypertensieve therapie, die ten minste 2 groepen geneesmiddelen omvat van de belangrijkste:
- ACE-remmers en AAF ("Enalapril", "Valsartan", "Captopril"). Ze werken op het niveau van het renine-angiotensine-aldosteronsysteem, verlagen snel en permanent de bloeddruk en voorkomen hermodellering van het myocard.
- diuretica - druk verminderen door vocht uit het lichaam te verwijderen, zijn geïndiceerd voor oedeem. Meestal gebruikt thiazide ("Indapamide") en lus ("Furosemide", "Torasemide").
- Bètablokkers ("Bisoprolol", "Atenolol", "Metoprolol", "Nebivalol", "Carvedilol") - verminder de totale perifere weerstand van het vaatbed, verlaag de hartslag en verzwak de samentrekkingskracht van de hartspier, wat bijdraagt aan ontspanning en rest van het myocard. Ze zijn een middel om tachyaritmieën te voorkomen.
- Calciumantagonisten - de spierwand van de slagaders ontspannen, een mild diuretisch effect hebben. Vaker worden dihydroperidine-geneesmiddelen voorgeschreven ("Nifedepine", "Corinfar", "Lacidipine").
Om de ernst van zuurstofgebrek te verminderen en de functionaliteit van organen te vergroten, worden antihypoxanten gebruikt. De enige remedie met een bewezen effect is Preductal. Al na 3-5 dagen merken mijn patiënten een verbetering in denk- en associatieve processen, activering van het geheugen en een toename van de stemming. In de neurologie heeft Mexidol zich goed bewezen.
Atherosclerose die optreedt in de periode na het infarct zou de reden moeten zijn voor de benoeming van statines ("rosuvastatine"). Minder vaak gebruikte fibraten en blokkers van de absorptie van cholesterol in de darm ("Ezetrol").
Bij ernstig hartfalen worden glycosiden gebruikt. Geneesmiddelen van deze farmacologische groep verhogen de activiteit van myocyten, verminderen de frequentie van contracties enigszins.
Glycosiden laten het hart werken ten koste van zijn eigen toestand. Gedurende een tijdje stabiliseert hartfalen, en dan is het myocard volledig uitgeput, stoornissen in de bloedsomloop nemen toe en overlijden door cardiogene shock kan optreden. Dergelijke geneesmiddelen worden dan ook in uitzonderlijke gevallen of in zeer kleine doses gebruikt.
Alle patiënten ondergaan profylaxe van trombo-embolische complicaties. Anticoagulantia worden gebruikt ("Heparine", "Ksarelto").
Chirurgische correctie
Bij ernstige ritmestoornissen, wanneer het holle spierorgaan de belasting niet zelf aankan, wordt een elektrostimulator of cardioverter geïnstalleerd. Ze worden geactiveerd in geval van extrasystole, hartstilstand, tachyaritmieën en normaliseren snel de myocardiale functie.
De vorming van een aneurysma is een indicatie voor resectie van een uitgedund gebied. De operatie vereist brede toegang en langdurige manipulaties. Meestal niet gedaan bij ouderen.
Klinisch voorbeeld
Een belangrijke fase in de compensatie van de algemene toestand is de psychologische component van de patiënt, zijn therapietrouw. Ik wil graag een interessant voorbeeld geven uit de ervaring van mijn collega.
Patiënt N. 47 jaar oud. Hij had een groot-focaal myocardinfarct. De diagnose was gebaseerd op ECG en troponinetest. De inferieure en zijwanden, de apex van de linker hartkamer waren aangetast. Het typische beeld van de ziekte (acuut pijnsyndroom, stoornissen in de bloedsomloop) ontbrak en daarom vroeg hij pas 12 uur na het moment van acute trombose om hulp.
Trombolytica waren niet effectief op de lange termijn (meer dan 4-6 uur), symptomatische therapie werd uitgevoerd. De patiënt voelde zich prima, weigerde behandeling en het voorschrijven van profylactische medicijnen, verliet het ziekenhuis op eigen kracht.
Na 3 maanden werd hij opnieuw opgenomen in het ziekenhuis met duidelijke tekenen van linkerventrikelfalen. “Gediagnosticeerd met ischemische hartziekte. Cardiosclerose na een infarct. CHF III. FC III. Linker ventrikel aneurysma. ”Volledige vitale activiteit was al onmogelijk. De patiënt stierf op de 10e dag aan een harttamponnade. Afhankelijk van de instructies van artsen, kan deze aandoening zich pas na een paar jaar ontwikkelen.
Cardiosclerose na een infarct is dus een probleem waarmee bijna elke persoon die een hartinfarct heeft gehad, wordt geconfronteerd. Het is noodzakelijk om te begrijpen dat het verschijnen van tekenen van een storing van het hart die zich niet eerder hebben gemanifesteerd, een indicatie is voor dringende medische hulp. Alleen de juiste therapie zorgt voor een comfortabel leven.