Waarom ontwikkelt de overtreding zich?
Er zijn veel verschillende omstandigheden die de geleiding van een elektrische impuls door het myocardium kunnen verstoren. We kunnen de oorzaak van dit fenomeen niet altijd nauwkeurig vaststellen. Vaak kunnen we alleen maar raden waarom de blokkade is opgetreden en proberen we de voortgang van het proces te vertragen.
In de klinische cardiologie is het gebruikelijk om twee groepen hartgeleidings- en prikkelbaarheidsstoornissen te onderscheiden:
- Hart, dat wil zeggen, veroorzaakt door pathologische processen die plaatsvinden in de hartspier. Het kan coronaire hartziekte (CHD) of een hartinfarct, ontstekingsziekten, cardiomyopathie zijn. Vaak is de oorzaak van het probleem aangeboren en verworven defecten van de hartkleppen. Falen van het geleidingssysteem kan worden veroorzaakt door weefseltrauma tijdens de operatie.
- Niet-cardiaal - de oorzaak van dergelijke aandoeningen ligt buiten het myocardium. Meestal hebben we te maken met endocriene ziekten - diabetes mellitus en schildklierpathologie. Onder de mogelijke redenen is het ook de moeite waard om hypertensie, chronische bronchitis, astma en andere aandoeningen die leiden tot de ontwikkeling van hypoxie te benadrukken. Bij vrouwen wordt een mislukking vaak geregistreerd tijdens de zwangerschap, met het begin van de menopauze.
Het is belangrijk om te begrijpen: het optreden van een blokkade wordt niet altijd geassocieerd met organische veranderingen in het myocardium of ernstige niet-hartaandoeningen. Hartfalen kan tijdelijk zijn als gevolg van stress of inspanning. U kunt de aard van de overtredingen achterhalen door de patiënt te onderzoeken.
Mechanisme van voorkomen
Normaal gesproken gaan elektrische impulsen met een bepaalde snelheid en in een strikt vastgestelde volgorde door het myocardium. Het signaalpad begint in de oorschelp van het rechter atrium - in de sinusknoop. Vanaf hier verspreidt de opwinding zich geleidelijk door de weefsels van de boezems en vertraagt voor een korte tijd in de atrioventriculaire knoop. Verder verspreidt de impuls zich langs de takken van de His-bundel, die de rechter en linker ventrikels bedekken. Het geleidende systeem eindigt met fijne Purkinje-vezels.
Het probleem ontstaat wanneer de geleiding van de impuls op een bepaald punt wordt vertraagd of volledig wordt geblokkeerd. Functionele en organische veranderingen kunnen de oorzaak zijn. In het eerste geval bereikt de impuls de cellen die zich in de ongevoelige (inactieve) fase bevinden - en de verdere doorgang wordt verstoord. Het volgende signaal kan ongehinderd door weefsels gaan. Bij organische veranderingen (bijvoorbeeld bij littekenvorming na een hartinfarct) zal de impuls over de hindernis "struikelen" en wordt het falen hardnekkig.
Als we het hebben over de pathofysiologie van aandoeningen, dan moet worden gewezen op het werk van Na + -kanalen van cardiomyocyten. Zolang deze paden open zijn, kan de impuls de cellen ongehinderd binnenkomen. Maar als de kanalen worden gedeactiveerd, wordt de signaalgeleiding vertraagd of onderbroken. Dit gebeurt bijvoorbeeld in de zone van myocardischemie - waar de bloedtoevoer naar de weefsels stopt.
Tekenen van een hartblok zijn niet-specifiek en zijn niet altijd merkbaar zonder speciaal onderzoek. U kunt het probleem identificeren op het ECG. De film laat zien hoe de impuls door de hartspier gaat, of er obstakels zijn voor de excitatie van weefsels en in welke zone ze zich bevinden. Elektrocardiografie is de belangrijkste methode voor het diagnosticeren en voorschrijven van een behandeling.
Mogelijke symptomen
Klinisch is een hartblok niet altijd aanwezig. Bij milde aandoeningen mag de patiënt geen klachten hebben. Falen in het functioneren van het hart wordt alleen gedetecteerd op het elektrocardiogram.
Bij progressieve geleidingsstoornissen treden de volgende symptomen op:
- oorzaakloze zwakte;
- moeizame ademhaling;
- dyspnoe;
- onderbrekingen in het werk van het hart;
- het vertragen van de hartslag;
- duizeligheid.
Als meerdere impulsen achter elkaar niet door de weefsels van het hart gaan, is bewustzijnsverlies mogelijk. Na verloop van tijd vordert de ziekte, verslechtert de toestand van de patiënt en komen dergelijke aanvallen vaker voor.
Soorten blokkades en hun tekenen op het ECG
In de cardiologie worden verschillende classificaties van hartgeleidingsstoornissen voorgesteld. In de praktijk lijkt het ons handig om alle pathologische processen te scheiden op basis van de plaats van lokalisatie. Er zijn dergelijke blokkade-opties:
- sinoatriale. De storing is gelokaliseerd in het gebied van de sinusknoop - helemaal aan het begin van het pad van de impuls.
- Atriaal. De signaalstroom tussen de atria vertraagt.
- Atrioventriculair (AV-blok). De overdracht van impulsen tussen de atria en ventrikels vertraagt of stopt.
- Intraventriculair. Er is een storing in het geleiden van een signaal langs de takken van de His-bundel in de ventrikels van het hart.
Deze aandoeningen zijn te onderscheiden op het ECG. Typische tekenen van pathologie worden weergegeven in de tabel.
Type blokkade | ECG-tekens |
sinoatriale | Het sinusritme is abnormaal. Er zijn lange pauzes en verlies van individuele hartcontracties. Gekenmerkt door het verschijnen van bradycardie |
atriaal | Verandering van de P-golf - expansie meer dan 0,12 sec., Vervorming. Kan worden gecombineerd met PQ-verlenging |
Atrioventriculair | Verlenging van het PQ-interval, verlies van het QRS-complex |
intraventriculair | Uitbreiding en vervorming van het QRS-complex |
Laten we in meer detail stilstaan bij atrioventriculaire blokkades. Volgens het klinische verloop is het gebruikelijk om 3 stadia van de ontwikkeling van het proces te onderscheiden.
Hartblok I graad wordt gekenmerkt door een langzame doorgang van een elektrische impuls van de atria naar de ventrikels. Het ECG toont de uitbreiding van het PQ-interval tot 0,2 sec. - het weerspiegelt de snelheid van het signaal door de atria. Dit is de meest voorkomende afwijking van AV-geleiding. Het komt voornamelijk voor op oudere leeftijd tegen de achtergrond van organische pathologie - een hartaanval in het verleden, met myocarditis, hartafwijkingen.
Hartblok II-graad treedt op met de voortgang van het proces. Niet alle impulsen gaan naar de ventrikels. Veranderingen in het ECG worden bepaald door het type blokkade:
- Mobitz 1 AV-blok leidt tot ventriculaire prolaps. Op het cardiogram is dit te zien aan de verlenging van het PQ-interval en de veranderingen vorderen met elk complex. Verder wordt alleen de P-golf geregistreerd en valt de QRS - een marker van de ventrikels - eruit. Dergelijke symptomen worden waargenomen bij een hartaanval, een overdosis hartglycosiden, enz.
- AV-blok van het Mobitz 2-type op het ECG wordt aangegeven door een verlies van QRS. Het PQ-interval wordt verlengd, maar de toename ervan neemt niet toe. Dit symptoom spreekt van ernstige schade aan de hartspier en bedreigt de ontwikkeling van een compleet hartblok.
Als het proces doorgaat, worden verschillende ventriculaire contracties op rij geblokkeerd en vallen QRS-complexen twee of meer keer uit. De patiënt heeft aanvallen van Morgagni-Adams-Stokes (MAS) met bewustzijnsverlies.
Graad III-stoornissen zijn een compleet transversaal hartblok. Het signaal gaat niet van de atria naar de ventrikels. Afzonderlijke opwinding van de bovenste en onderste delen van het hart wordt geregistreerd. Veranderingen op het ECG zijn chaotisch, dissociatie tussen de markers van atriale en ventriculaire contracties - PQ en QRS - is zichtbaar. Vaak wordt deze aandoening gecombineerd met intraventriculaire blokkade.
Dokteradvies: hoe een arts goed te observeren als er een verstopping is?
Nadat de diagnose is gesteld, blijft de patiënt op poliklinische behandeling of wordt opgenomen in een ziekenhuis. De tactiek wordt bepaald door de ernst van de blokkade. Na het bereiken van remissie mag de patiënt niet worden achtergelaten zonder toezicht van een specialist. Wij adviseren:
- Als de toestand stabiel is en er zijn geen klachten, bezoek dan een cardioloog en maak elke 6 maanden een ECG.
- Als de toestand verergert, nieuwe klachten verschijnen of bestaande aandoeningen verergeren, maak dan zo snel mogelijk een afspraak met een arts.
Als de arts medicamenteuze therapie voorschrijft, moet deze worden nageleefd en het medicatieschema niet verstoren. Zelfintrekking van de medicatie is onaanvaardbaar - dit leidt tot de ontwikkeling van complicaties.
Als de patiënt een pacemaker heeft gekregen, wordt de observatietactiek gewijzigd. 3, 6 en 12 maanden na de operatie moet u naar de dokter gaan en ervoor zorgen dat het apparaat zonder onderbreking werkt. Het verdere observatieschema is afhankelijk van de toestand van de patiënt.
Behandelingsbenaderingen
Bij het kiezen van een therapieregime richten we ons op de protocollen die zijn aangenomen door het ministerie van Volksgezondheid, klinische richtlijnen van binnen- en buitenlandse gemeenschappen. De behandeling moet alomvattend en rationeel zijn. Het is niet alleen noodzakelijk om het symptoom te verwijderen, maar ook om de mogelijke oorzaak van het probleem te elimineren - en om de ontwikkeling van complicaties te voorkomen.
Matige verstoringen van intra-atriale en intraventriculaire geleiding vereisen geen behandeling. We raden de patiënt aan regelmatig een cardioloog te zien, zijn welzijn te controleren en een gezonde levensstijl te leiden. Medicamenteuze therapie wordt voorgeschreven met duidelijke klinische symptomen - het optreden van onderbrekingen in het werk van het hart, kortademigheid, duizeligheid en andere aandoeningen die de gebruikelijke manier van leven verstoren. Met de ontwikkeling van gevaarlijke complicaties is chirurgische behandeling geïndiceerd.
Laten we in meer detail stilstaan bij de therapie van AV-blokkade. Het behandelingsregime zal afhangen van de ernst van de toestand van de patiënt. Als na de ECG-diagnostiek een I-graads AV-blok wordt gedetecteerd, is therapie niet geïndiceerd. Het wordt alleen aanbevolen voor observatie door een specialist - bezoeken aan de arts minstens één keer per jaar.
Als een tweedegraads AV-blok van het Mobitz type 1 wordt gedetecteerd, moet de behandeling alomvattend zijn. Antiaritmica worden voorgeschreven om het hartgeleidingssysteem te stabiliseren. Tegelijkertijd wordt de onderliggende ziekte behandeld, die de storing van het hart veroorzaakte. Hier wordt geen specifieke therapie gegeven. We selecteren medicijnen op basis van de belangrijkste symptomen en bijbehorende ziekten.
AV-blok II graad Mobitz 2 en compleet hartblok zijn de reden voor chirurgische behandeling. Er wordt een pacemaker geïmplanteerd. Het apparaat regelt de hartslag, zorgt voor volledige signaaloverdracht en een ononderbroken werking van het myocardium. Een patiënt met een AV-blok van het type Mobitz 1 kan bij ernstige symptomen ook een pacemaker worden aangeboden.
Spoedeisende zorg is geïndiceerd voor de ontwikkeling van MAC-syndroom, compleet hartblok. De patiënt moet worden opgenomen in het ziekenhuis. Er wordt een indirecte hartmassage uitgevoerd en er worden medicijnen voorgeschreven om een stabiel ritme te behouden. De installatie van een pacemaker wordt getoond.
Levensstijl en voorzorgsmaatregelen
Behandeling en preventie van hartdisfunctie is niet alleen medicatie of chirurgie. We raden de patiënt aan zijn levenshouding volledig te veranderen. Om de progressie van de ziekte te voorkomen en ongewenste gevolgen te voorkomen, moet u:
- Verander je dieet. Er zouden minder gefrituurde, gekruide en zoute gerechten op het dagmenu moeten staan. Het wordt aanbevolen om kruidenproducten toe te voegen, focus op verse groenten en fruit. Fastfood en snel verteerbare koolhydraten zijn verboden - ze hebben een negatief effect op het metabolisme en veroorzaken de ontwikkeling van cardiovasculaire pathologie.
- Sporten. Getoond worden aërobe oefening, yoga, zwemmen. Als het niet mogelijk is om de fitnessclub of sportschool te bezoeken, kunt u elke dag in de frisse lucht wandelen - minimaal 30 minuten per dag.
- Overbelast jezelf niet. Werk "voor slijtage" zal het hart niet ten goede komen. Het is de moeite waard om je dagelijkse routine te herzien. De nachtrust moet minimaal 8 uur zijn.
- Vermijd stress. Overmatige ervaringen hebben een negatieve invloed op het werk van alle interne organen, en het hart is geen uitzondering.
- Houd uw gewicht in de gaten. Bij overgewicht en obesitas loont het de moeite om contact op te nemen met een endocrinoloog om een dieet op te stellen.
- Om slechte gewoonten te weigeren. Roken is verboden. Maak geen misbruik van alcohol.
De prognose van de ziekte hangt af van de ernst van de toestand van de patiënt. Naleving van alle aanbevelingen van de arts en tijdige installatie van een pacemaker verlengt de levensduur en behoudt de gezondheid.
Case uit de praktijk
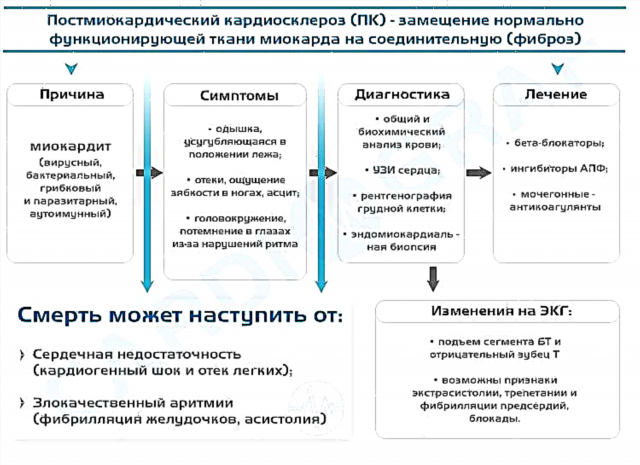
Patiënt R., 75 jaar oud, wendde zich tot de plaatselijke arts met klachten over onderbrekingen in het werk van het hart. Bij onderzoek en anamnese bleek patiënte zich ook zorgen te maken over hoofdpijn, duizeligheidsaanvallen, kortademigheid bij inspanning en in rust. Beschouwt zichzelf al 10 jaar als ziek. Op 67-jarige leeftijd kreeg hij een hartinfarct. Geobserveerd door een cardioloog met een diagnose van ischemische hartziekte. Cardiosclerose na een infarct.
Na aanvullend onderzoek toonde het ECG tekenen van II-graads AV-blok, echoCG vertoonde linkerventrikelhypertrofie. Na overleg met een cardioloog werd patiënte verwezen naar een centrum voor hartchirurgie. Er werd een pacemaker geplaatst. De patiënt werd met verbetering ontslagen. Controle door een cardioloog wordt aanbevolen.